《医疗保障基金使用监督
管理条例实施细则》
重磅发布!
今天就带大家划重点,
吃透新规不踩“红线”!

1


🔶定点医药机构通过说服、虚假宣传、违规减免费用、提供额外财物(服务)等方式,诱使引导他人冒名或者虚假就医、购药的,可以认定为欺诈骗保。

🔶通过虚假宣传、违规减免费用、提供额外财物(服务)等方式组织参保人员就医、购药的,应当认定为存在骗保目的。


🔶明知他人实施欺诈骗保行为,仍然参与其组织的违法活动,并接受赠予财物、减免费用或者提供额外服务的,可以按照欺诈骗保进行处罚。

2


🔶定点医药机构组织他人利用医保骗保购买药品、医用耗材后,非法收购、销售的,可以认定为欺诈骗保。
🔶定点医药机构及其工作人员明知他人以骗保为目的,冒名或者虚假就医、购药,仍然协助其就医、购药的,可以认定为欺诈骗保。


🔶个人长期或多次向不特定交易对象收购、销售医保药品的,可以认定存在以骗保为目的。

🔶将医保基金已支付的药品、医用耗材、医疗服务项目等进行转卖的,可以认定属于《条例》规定的转卖药品行为。
🔶个人在享受医保待遇期间,超出治疗疾病所需的合理数量、范围,购买药品、医用耗材、医疗服务项目并转卖,可以认定存在以骗保为目的。
🔶药品追溯码可以作为医保部门执法取证的依据。

3


4

定点医药机构申请解除服务协议或者不再续签服务协议的,医保经办机构可以视既往协议履行情况、提出解除协议的原因,或者根据医保行政部门的要求,对医保基金结算费用开展全面核查。
核查发现涉嫌违法或者违反服务协议使用医保基金的,应当按照规定进行处理后,方可解除或者不再续签服务协议。

5

1
关于行为性质的认定
在按病种付费下,采取高套或低编病种(病组)编码等违反医保支付方式管理规定的行为,可以认定为“造成医疗保障基金损失的其他违法行为”。

2
关于基金损失的认定
明确将“因违法行为导致基金多支出的部分”认定为基金损失,体现过罚相当的原则。《实施细则》专门针对按病种付费下的基金损失计算提供了三种方式。

3
关于基金损失时点的认定
定点医药机构以“申报+拨付”双要件的方式确定基金损失时点。
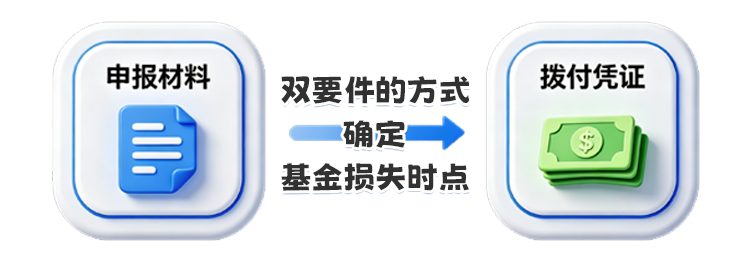
个人区分联网结算和手工报销两种情况。
🔶联网结算医药费用:经办机构向定点医药机构反馈医保基金应当支付金额后,个人与定点医药机构完成结算时,为基金损失时点。
🔶手工报销医药费用:经办机构支付医保基金给个人时,为基金损失时点。

4
关于基金损失的计算方法
医保基金损失总金额能够精确计算的,应当逐笔精确计算损失额后加总计算。经充分调查,基金损失仍然无法核定的,可以采取按比例综合核算等方式计算。

6

1
明确医保部门实施行政处罚
应当与违法行为事实、性质、情节、危害后果以及主观过错程度相匹配。

2
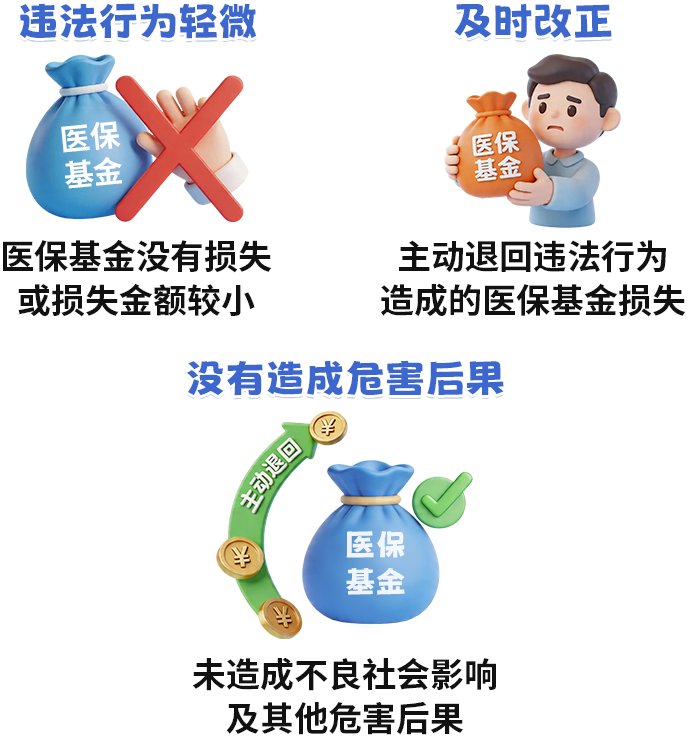
明确轻微不罚的适用标准
违法行为轻微并及时改正,没有造成危害后果的,不予行政处罚。
3
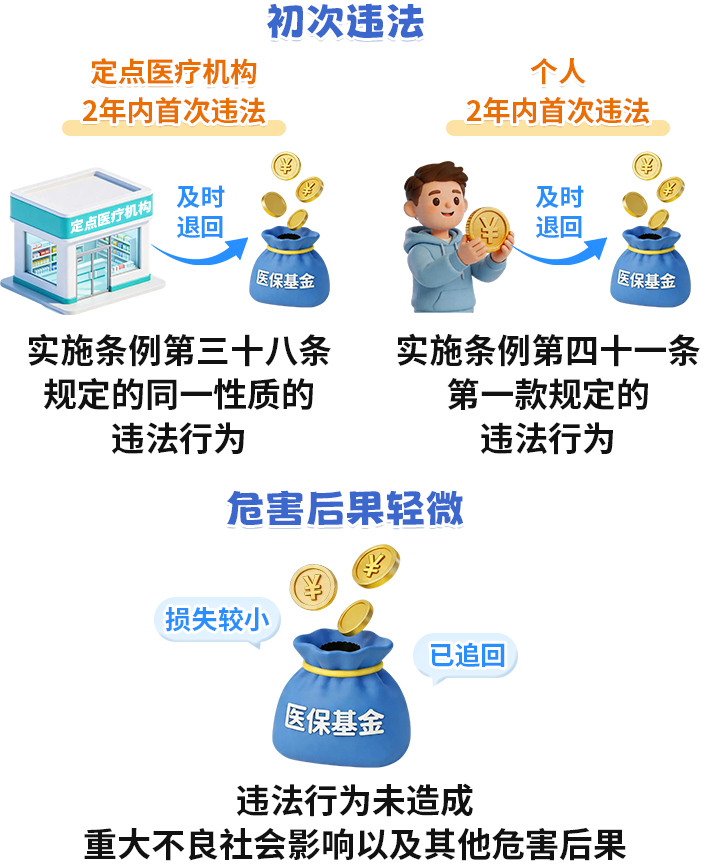
明确首违慎罚的处理方式
初次违法且危害后果轻微并及时改正的,可以不予行政处罚。
👇点击下方“阅读原文”查看《医疗保障基金使用监督管理条例实施细则》

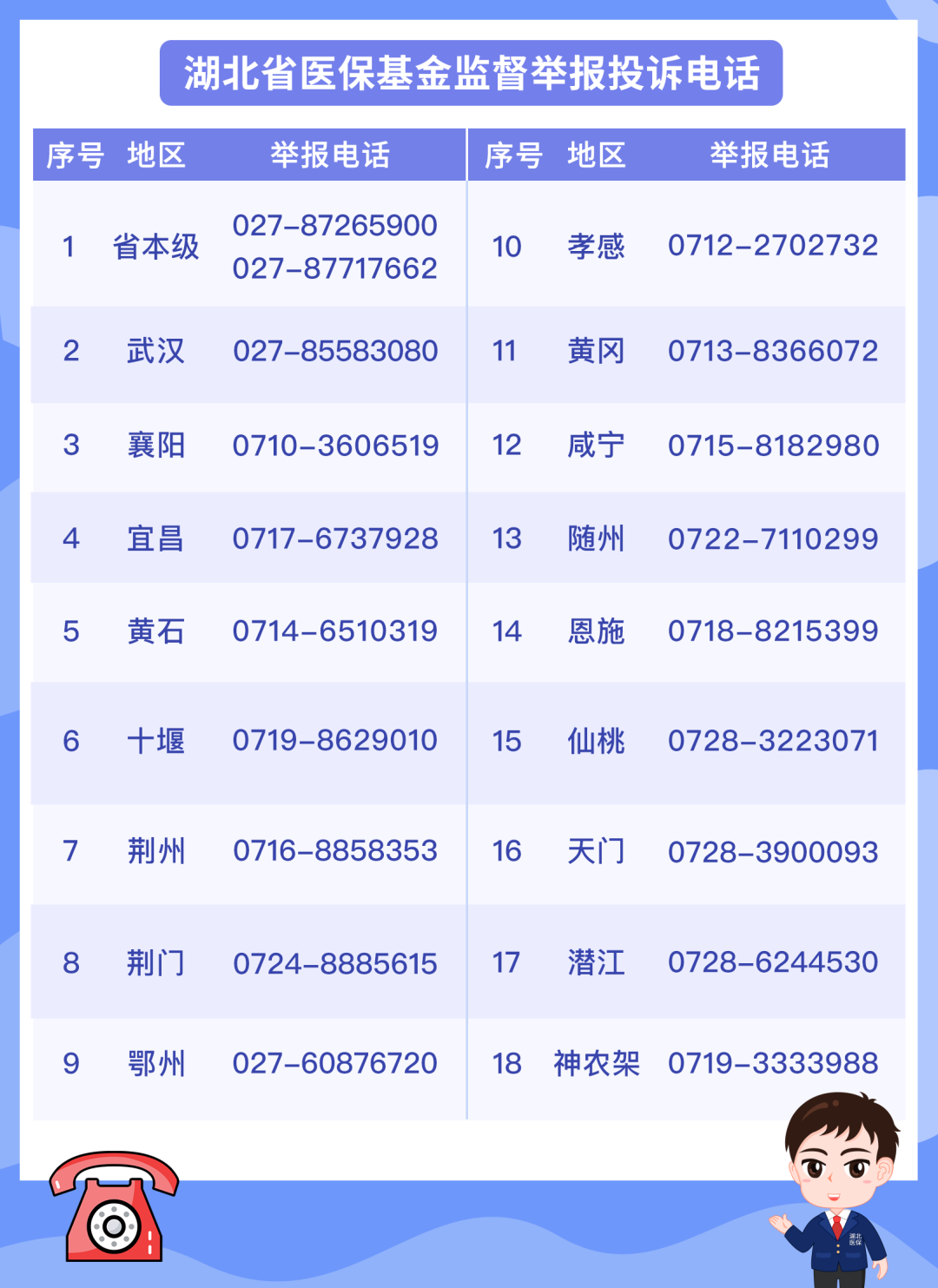
打击欺诈骗保
湖北医保一直在行动!
如果您在生活中
遇到欺诈骗保的行为
请速速拨打以下电话
进行举报
↓↓↓